三秦都市報-三秦網訊(王尚毓 王欣睿 記者 李佳)“疼得直不起腰,連呼吸都帶著撕裂感!”前不久,李霞(化名)突發右側腰背部劇痛,就醫檢查顯示:肝臟內長有20×18×14cm巨大腫瘤,不僅侵蝕大半個肝臟,還穿透膈肌侵犯部分肺臟,與心臟、食管及大血管緊密相鄰,如同胸腹腔內的“定時炸彈”。而這,已是她第二次與腫瘤正面交鋒。十年前,因胃間質瘤合并肝轉移瘤就診于西京醫院肝膽外科楊詔旭副主任團隊,經精準手術與綜合治療后腫瘤清零。這份跨越十年的信任,讓她在此次危難之際,第一時間再次來到西京醫院。
多學科會診破局 精準靶向打通手術窗口
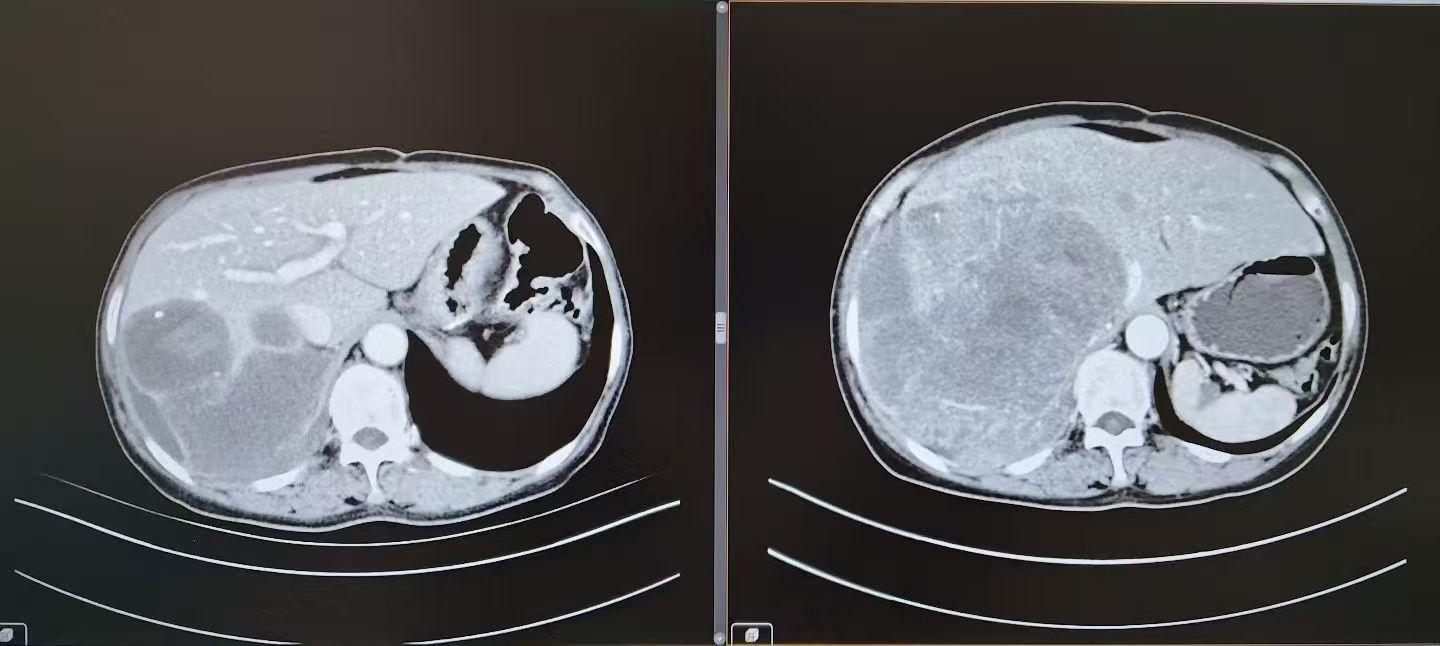
胸部+腹部增強ct
腫瘤巨大,且侵蝕侵犯重要臟器。接診后,楊詔旭教授團隊立即對李霞的病情展開全面評估。閱片結果顯示:腫瘤已侵犯右半肝、右下肺、右腎等多臟器,與心臟、下腔靜脈緊密粘連且生長迅速,然而常規手術面臨多重致命風險:剩余肝臟體積不足難以支撐術后功能,腫瘤與心臟大血管粘連緊密易引發大出血,肺葉切除與胸腹腔聯合操作復雜度極高。

為制定最優治療方案,醫院迅速組織多學科會診。穿刺活檢與系統檢查結果確認:新發腫瘤為胃間質瘤轉移,且十年前使用的靶向藥物已出現耐藥。腫瘤科陳衍副教授依據系統檢查數據,量身定制個性化精準靶向治療方案。
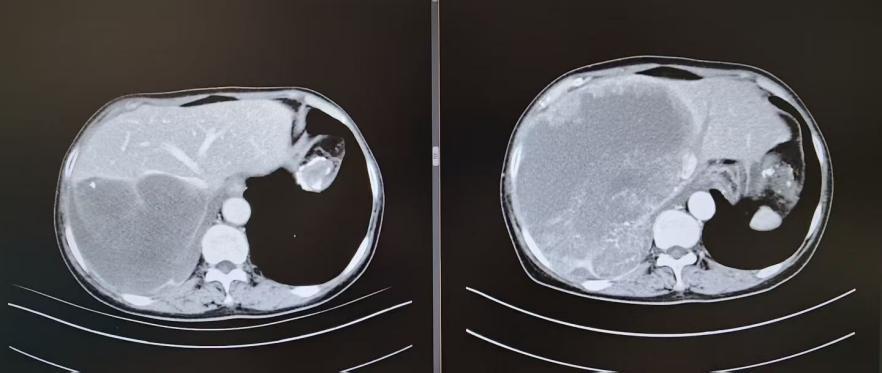
治療后:胸部+腹部增強ct
數月的規范治療后,轉機悄然出現:李霞的劇烈疼痛顯著緩解,復查顯示腫瘤由“熱”變“冷”,活性減低,體積縮小至19×16×13cm。更重要的是,原本與心臟、大血管緊密粘連的腫瘤,形成了數毫米的“安全間隙”,剩余肝臟體積得以增生——這道微弱卻珍貴的間隙,也成為手術切除的唯一突破口。在多學科團隊再次會診后一致判定:已具備手術切除條件,必須抓住這一難得的“窗口期”。
跨域協同攻堅 胸腹腔內的精準施術
手術臺上,一場精準攻堅戰正式打響。手術由楊詔旭教授主刀,彭偉等醫生協同實施,采用“胸腹腔聯合入路+分區域精準切除”的個體化手術策略,以毫米級精度開辟生命通道。
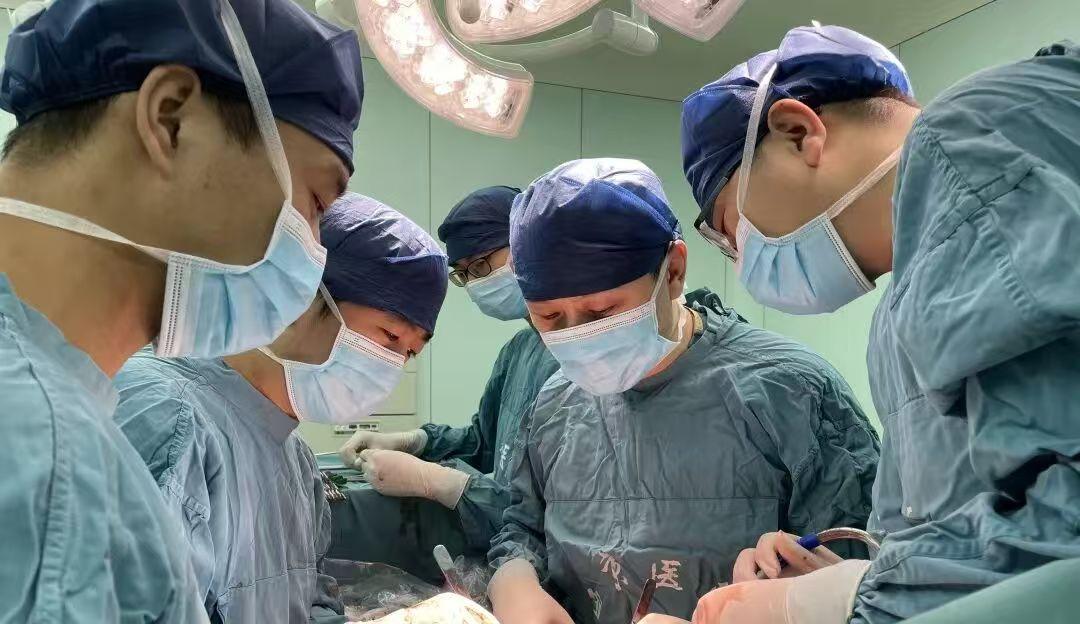
按照術前反復推演的最優方案,手術團隊率先從腹腔精準切入,細致分離腫瘤組織,同時小心翼翼分離出右腎并采取保護性措施,避免臟器損傷。隨后,切開右側膈肌,順利進入右胸腔。與此同時,麻醉團隊精準配合實施左肺單肺通氣,為手術創造穩定的操作環境。然而,首個挑戰隨即顯現:腫瘤的侵蝕已造成肺葉與胸壁嚴重粘連,每一次分離都暗藏風險。手術團隊憑借豐富的臨床經驗與默契配合,在顯微鏡下小心翼翼剝離粘連組織,逐步完整暴露出右肺。
經術中探查確認,腫瘤已侵犯右下肺葉。團隊當即定位健康肺組織與腫瘤的交界線,離斷右下肺葉,隨后細致檢查健康肺切緣,修補縫合確保肺組織無漏氣。更艱巨的考驗接踵而至:腫瘤主體部分深入胸腔深部,緊鄰心臟與下腔靜脈后方——這片區域血管交織如網、解剖結構極其復雜,且受心臟搏動影響,操作空間極度狹小,任何微小的器械抖動都可能引發致命性大出血或嚴重心律失常。
手術團隊在搏動的心臟與血管間隙中精準游走,一點點剝離腫瘤與血管壁的粘連,最終將腫瘤連同受侵的部分肺組織完整剝離。戰場隨即轉向腹腔。腫瘤與肝后下腔靜脈粘連緊密,側支血管交織如網,大出血的風險如影隨形。楊詔旭教授帶領團隊沉著應對,按照右肝葉切除的方法,一點點破解腫瘤與血管的“糾纏”,隨后分離右側肝門血管,予以離斷。最終將右肝葉、腫瘤及右下肺整塊完整切除,右側膈肌缺損用補片加以修補。至此,一臺涉及胸腹腔,肝、肺、大血管等多個重要臟器的手術順利完成。
術后,李霞恢復狀況良好,各項生命體征平穩,已出院進行后期康復。從十年前的精準救治到如今的跨域攻堅,一次次踐行“以患者為中心”的承諾。在守護生命健康的道路上,西京人始終全力以赴,用專業與溫度為更多患者開辟生命新航道。